پیوند عضو در ایران
پیوند عضو به فرآیند پزشکی جایگزینی عضوی آسیب دیده با عضو سالم اطلاق می شود. پیوند در مواردی انجام می شود که بیمار دارای نارسایی شدید ارگان باشد و باید به فکر جراحی پیوند عضو باشد. عضو پیوند شده ممکن است از یک اهدا کننده زنده باشد، یا از اهدا کننده ای که مرگ مغزی شده است.
دریافت عضوی جدید فرآیندی زندگی ساز و در عین حال پیچیده است. پس از تشخیص نارسایی عضو، به مرکز پیوند ارجاع داده می شوید و در صف پیوند قرار می گیرید.
در بعضی موارد، اهدا کننده می تواند عضو خانواده، دوست یا در موارد نادری کسی باشد که هیچ ارتباطی با فرد ندارد. به این نوع اهدای عضو، اهدای عضو زنده گفته می شود.
لازم به ذکر است که افراد می توانند در هر زمان به عنوان اهداکننده عضو ثبت نام کنند و در صورت مرگ مغزی از اعضای بدن شان استفاده می شود. همچنین لازم به ذکر است که (حتی در موارد تصادفاتی که می تواند منجر به صدمات جدی مانند مرگ مغزی شود) پزشکان سوگند یاد کردند و نجات زندگی بیمار را بالاتر از هر چیزی قرار می دهند.
پیوند می تواند پس از رضایت اهدا کننده یا خانواده اهدا کننده، انجام شود. هنگامی که عضو یا بافتی به دست آمد، OPU یا همان واحد تامین ارگان فردی مناسب را از لیست انتظار پیوند پیدا می کند.
لازم به ذکر است که طبق قوانین پزشکی ایران در خصوص پیوند برای افراد غیر ایرانی، اهدا کننده نیز باید فردی خارجی باشد.
در اینجا توضیح مختصری در مورد انواع مختلف پیوند عضو ارائه می شود.

پیوند قلب
در حالی که بیماری که از نارسایی قلبی یا بیماری حاد عروق کرونررنج می برد، منتظر پیوند است، ممکن است نیاز به عمل جراحی برای قرار دادن دستگاه کمکی بطن چپ LVAD برای بهبود موقت عملکرد قلب داشته باشد.
از آنجایی که پیوند قلب فرآیندی پیچیده است، تیم پزشکی معیارهای دقیق پزشکی را در ارزیابی اینکه آیا قلب اهدا کننده برای پیوند مناسب است، و اینکه آیا گیرنده بالقوه برای دریافت پیوند مناسب است یا خیر بررسی می کند.
در این روش، قلب سالم از اهدا کننده مرگ مغزی شده برای جایگزینی قلب آسیب دیده استفاده می شود.
شایان ذکر است که سالانه حدود 100 پیوند قلب در ایران انجام می شود و اولین پیوند قلب در نوامبر 1969 در ایران انجام شد.

دیالیز و پیوند کلیه
دلایل مختلفی باعث نارسایی کلیه می شود، اما دیالیز به بیماران اجازه می دهد تا انتظار برای پیوند عضو را راحت تر تحمل کنند.
پیوند کلیه پر تقاضا ترین پیوند عضو می باشد و سالانه بیش از 2500 پیوند کلیه در ایران انجام می شود. گفتنی است که اولین پیوند کلیه در ایران در نوامبر 1968 انجام شد.
در این فرآیند، کلیه سالم از یک اهدا کننده زنده یا مرده با کلیه بیمار جایگزین می شود.
دیابت و پیوند لوزالمعده
پیوند پانکراس یا لوزالمعده شامل یپوند پانکراس سالم برای افراد دیابتی است، چرا که در دیابت نوع 1 بخاطر برخی آسیب های دائمی، لوزالمعده دیگر قادر به تولید انسولین نیست.
هدف از این فرآیند ایجاد استقلال کامل انسولین است، و در برخی موارد ممکن است دیابت نوع 2 را نیز درمان کند.
در این فرآیند، لوزالمعده سالم اهدا کننده زنده یا اهدا کننده مرگ مغزی با پانکراس آسیب دیده جایگزین می شود.
شایان ذکر است از آنجا که دیابت کنترل نشده می تواند منجر به آسیب کلیه شود، پیوند لوزالمعده ممکن است از لزوم انجام پیوند کلیه در آینده جلوگیری کند.
پیوند کبد
نارسایی کبد دلایل مختلفی از جمله سیروز دارد و تنها درمان آن پیوند کبد است. در این فرآیند، کبد بیمار با کبد سالم اهدا کننده جایگزین می شود. کبد اهدایی می تواند از یک اهدا کننده مرگ مغزی شده باشد.
پیوند ریه
عوامل متعدیی از جمله بیماری مزمن انسداد ریه (COPD) منجر به نارسایی ریه و نیاز به پیوند ریه می شود. پیوند ریه برای افرادی استفاده می شود که شرایط آنها به قدری حاد است که سایر درمان ها برای آنها دیگر جواب نمیدهد.
در این روش، ریه بیمار به طور جزئی یا کامل توسط ریه اهدا کننده مرگ مغزی شده جایگزین می شود. در برخی موارد، ممکن است همزمان هر دو ریه پیوند شوند.
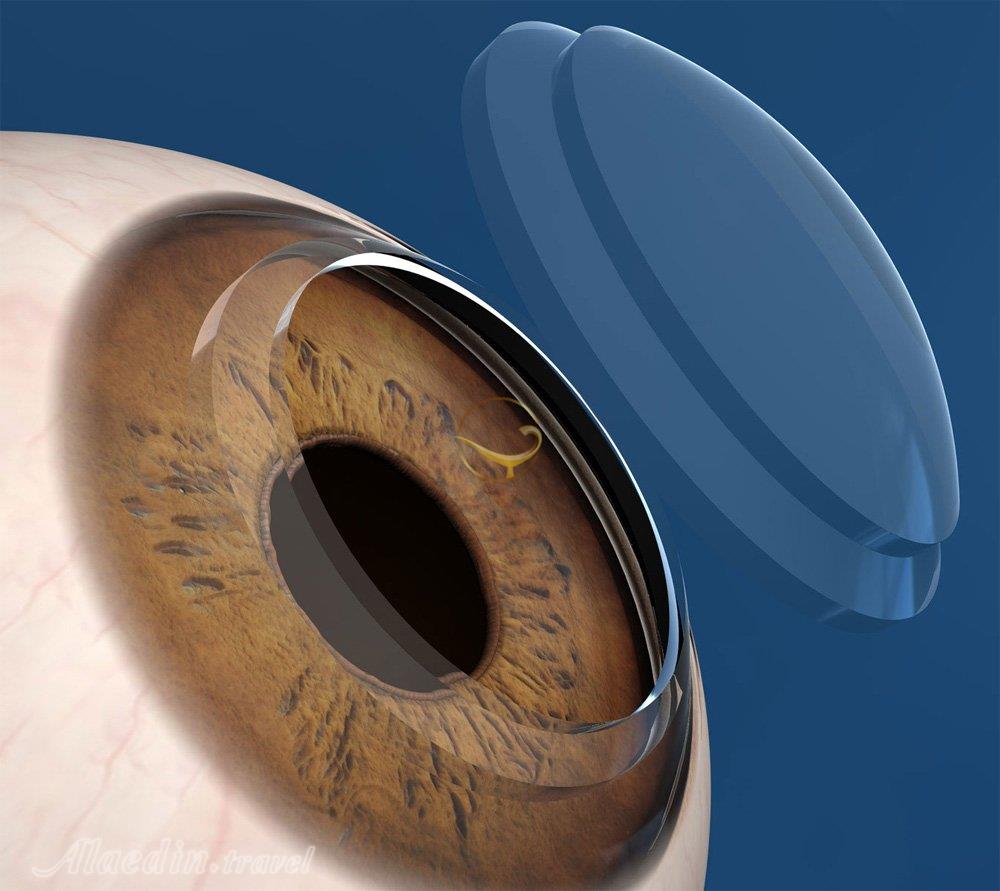
پیوند قرنیه
پیوند قرنیه که به کراتوپلاستی نیز معروف است، جراحی ای برای جایگزینی قرنیه آسیب دیده یا بیمار با قرنیه اهدایی می باشد. از آنجا که قرنیه سالم برای بینایی لازم است، انجام پیوند قرنیه از اهمیت بالایی برخوردار است.
لازم به ذکر است که اهدای قرنیه بینایی به نابینایان مبتلا به بیماری قرنیه، که چهارمین علت نابینایی می باشد، بر می گرداند.
این عمل تا دو ساعت طول می کشد و تحت بی حسی موضعی با تزریق در اطراف چشم انجام می شود تا ماهیچه هایی که حرکت چشم و پلک زدن را کنترل می کنند بی حس شوند. سپس جراح شما اندازه قرنیه آسیب دیده را اندازه می گیرد تا اندازه بافت اهدا کننده مورد نیاز را تعیین کند، سپس آن را در جای خود قرار دهید.
برای بهبود بینایی و وضوح دید، گاهی اوقات پس از پیوند قرنیه لیزیک نیز پیشنهاد می شود. جراح شما همچنین می تواند قطره چشم استروئیدی تجویز کند تا به بدن کمک کند تا بدن قرنیه جدید را بپذیرد.
زمان بهبودی چند هفته تا یک سال طول می کشد. برای کمک به کاهش عوارض پیوند قرنیه و تسریع در بهبودی، دستور های جراح چشم خود را دنبال کنید.